
La lutte contre le moustique-tigre fait partie des priorités de santé publique en Bourgogne-Franche-Comté, où ce vecteur des virus de la dengue, du chikungunya ou du Zika est désormais implanté dans les 8 départements de la région.
La saison de surveillance du moustique tigre commence officiellement le 1er mai.
Voir la carte présentant les départements colonisées sur le site du ministère en charge de la Santé ici.
Installé depuis de nombreuses années dans l’Océan Indien et les Antilles (épidémie de dengue prolongée en Guadeloupe et Martinique), le moustique-tigre s’est implanté de manière significative et continue en métropole à compter du début des années 2000.
Il est désormais présent dans 81 départements.
La capacité d’Aedes albopictus à être vecteur du chikungunya, de la dengue ou du virus Zika, en fait une cible de surveillance prioritaire pour les autorités sanitaires et leurs partenaires, durant sa période d’activité en métropole : du 1er mai au 30 novembre.
L’objectif de cette surveillance renforcée est double : ralentir la progression du moustique-tigre et limiter les risques de transmission des arbovirus (dengue, chikungunya et Zika) dont il peut être le vecteur en métropole.
Le moustique-tigre est par ailleurs très nuisant (il pique aussi en journée, à plusieurs reprises ; sa piqûre peut être douloureuse).
En région Bourgogne-Franche-Comté
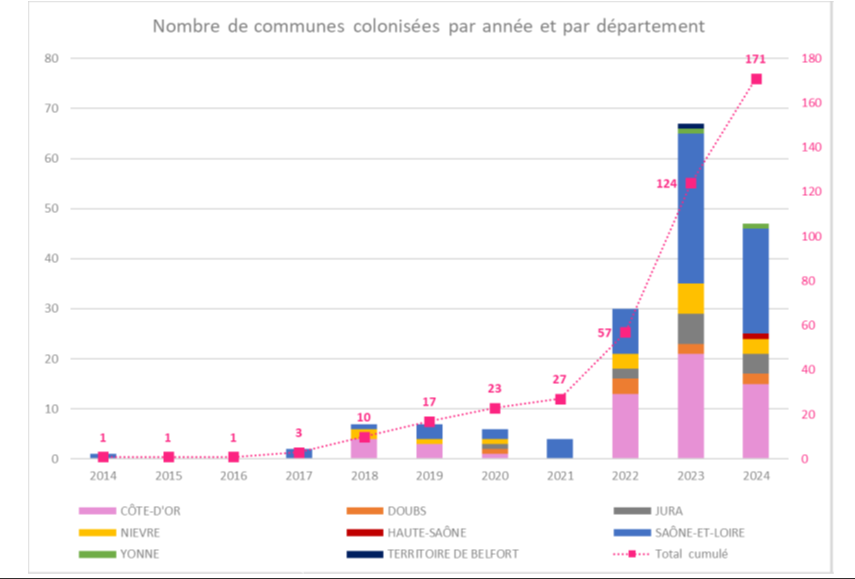
Aedes albopictus est aujourd’hui implanté dans 7 départements :
- en Saône-et-Loire, depuis 2014 ;
- en Côte-d’Or et dans la Nièvre depuis 2018 ;
- dans le Doubs et le Jura depuis 2020 ;
- dans le Territoire de Belfort et dans l’Yonne depuis 2023.
- en Haute-Saône depuis 2024
L’ARS (via un opérateur de démoustication) met en œuvre une surveillance dans les 8 départements de la région par un réseau de pièges-pondoirs, principalement sur les unités urbaines les plus peuplées, afin de suivre la dynamique de progression du moustique. Une enquête entomologique de terrain est réalisée pour confirmation en cas de nouvelle implantation, elle peut mener à considérer une nouvelle commune comme colonisée.
En 2024, le nombre de communes colonisées est passé de 124 à 171.
L’Agence Régionale de Santé intervient également lorsqu’un cas de chikungunya, de dengue ou de Zika est déclaré à ses services (ces maladies sont à déclaration obligatoire/DO). Une enquête de prospection entomologique est alors déclenchée pour identifier ou non la présence du moustique-tigre sur les lieux fréquentés par la personne pendant la période de virémie (présence du virus dans le sang).
La présence concomitante d’un malade et d’un moustique suffit à déclencher une épidémie : le moustique s’infecte en piquant la personne malade, et devient capable d’infecter les personnes qu’il piquera ensuite.
Dans ce cas, un traitement insecticide peut être décidé afin de lutter contre l’instauration d’une circulation autochtone de la maladie. Ces opérations sont assurées par des opérateurs habilités et spécialisés.
En 2024, 62 cas importés d’arboviroses (dont un quart ont été hospitalisés) ont été signalés en Bourgogne-Franche-Comté pendant la période de surveillance renforcée, donnant lieu à 49 prospections entomologiques, qui elles-mêmes ont conduit à 7 traitements.
Au plan national, les saisons 2023 et 2024 furent exceptionnelle en nombre de cas : une situation inédite qui doit inciter à une posture de vigilance et d’action. Voir les données de la surveillance renforcée en France hexagonale 2024 sur le site de Santé Publique France ici.
Reconnaître et signaler le moustique-tigre
Tous les insectes qui volent ne sont pas des moustiques !
Aedes albopictus est petit : moins de 1 cm d’envergure. Noir avec des taches blanches sur le corps et les pattes, il a une ligne blanche sur le thorax et un appareil piqueur.
En savoir plus et signaler le moustique-tigre sur le portail de signalement ici.
Eviter son implantation
C’est durant la phase aquatique qu’il faut agir !
Avant de voler et de piquer, les moustiques se développent dans l’eau, sous forme de larves.
Chacun peut avoir les bons gestes pour éviter la prolifération d’Aedes albopictusen supprimant les petits réservoirs d’eau stagnante :
- Vider (une fois par semaine) coupelles et soucoupes sous les pots de fleurs, gamelles des animaux, replis des bâches, seaux, pieds de parasol…
- Couvrir hermétiquement les récupérateurs d’eau
- Ranger (à l’abri de la pluie) les jouets, brouettes, seaux, arrosoirs
- Entretenir les gouttières, rigoles et chenaux
- Jeter déchets et pneus usagés
- Créer un équilibre dans les bassins d’agréments : les poissons mangent les larves de moustique.
Voyageurs dans les zones à risque
- Se protéger des piqûres de moustique
- Continuer de se protéger de ces piqûres au retour, durant 3 semaines
- Consulter sans attendre un médecin en cas de symptômes car seule la déclaration à l’ARS permet de déclencher les mesures de lutte anti-vectorielle
Ces recommandations s’appliquent en particulier aux voyageurs qui se rendent à la Réunion compte tenu de l’épidémie de chikungunya en cours.
Pour tous : éliminer les eaux stagnantes, propices au développement des moustiques
Pour les personnes voyageant dans les zones à risque : Se protéger des piqûres de moustiques
Pour les personnes de retour de zone à risque : Continuer à se protéger des piqûres pendant trois semaines. Consulter sans attendre un médecin en cas de symptômes.
L’ARS Bourgogne-Franche-Comté est pleinement mobilisée dans son rôle de surveillance et d’intervention ; l’Agence compte sur l’engagement de chacun, collectivités, professionnels, usagers : c’est la somme des mesures individuelles et collectives qui permettra de réduire les risques.
Professionnels de santé : pensez aux maladies transmises par le moustique-tigre !
Les zones de circulation de ces 3 virus sont relativement superposables, il s’agit des régions intertropicales. Mais l’émergence de cas autochtones en France est observée dans certaines régions depuis quelques années.
Toute suspicion d’un diagnostic de dengue, de chikungunya ou d’infection à Zika en lien ou non avec un voyage doit faire l’objet d’une confirmation biologique et tout cas confirmé doit être déclaré auprès de l’ARS à l’aide du formulaire de déclaration obligatoire.


